Occlusion veineuse rétinienne
Qu’est-ce qu’une OVCR ?
L’occlusion de la veine centrale de la rétine (OVCR) est une pathologie polymorphe qui peut entrainer une baisse sévère de l’acuité visuelle. Sa fréquence est élevée, touchant environ 300 000 personnes par an en France.
L’obstruction du réseau veineux rétinien en circuit clos va retentir sur l’ensemble de la circulation rétinienne. Les OVCR touchent majoritairement les hommes entre 50 et 70 ans. Les principaux facteurs de risque sont l’âge, l’hypertension artérielle et l’hypertonie oculaire.Avant 60 ans, il faut rechercher des troubles hématologiques ou une vascularite. Il est très fréquent que l’on ne retrouve pas d’étiologie, malgré des bilans cardio-vasculaires complets.
Comment se manifeste une OVCR ?
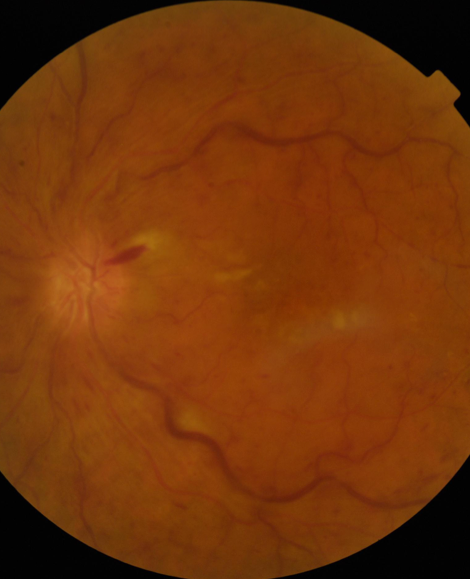
En général il existe une baisse de vision unilatérale, assez rapide, qui va d’un brouillard léger à la perte totale de la vision. L’œil est blanc et non douloureux. L’examen du fond d’œil permet de réaliser le diagnostic.
- La forme oedémateuse est la plus fréquente (60% des cas). Il existe un œdème maculaire et papillaire qui dominent le tableau clinique. L’évolution de l’acuité visuelle est généralement assez bonne. 20% de ces formes évoluent vers la forme ischémique.
- La forme ischémique est la plus grave (20% des cas). Il existe des zones rétiniennes périphériques d’ischémie et le lit capillaire n’est pas perfusé (OVCR6). Cette ischémie va entraîner l’apparition de vaisseaux anormaux (néovaisseaux) pouvant entrainer sans traitement la perte de l’œil. L’ischémie maculaire qui peut être associée s’accompagne d’une vison très abaissée. Le devenir de cette forme est souvent mauvais et l’acuité visuelle ne s’améliore pas.
- La forme mixte oedémato-ischémique. Elle associe les signes des deux précédentes et peut évoluer vers une forme ischémique grave.
- La forme régressive du sujet jeune. Il s’agit de patients nettement plus jeunes, entre 30 et 40 ans qui vont présenter une OVCR de très bon pronostic, avec une récupération totale de l’acuité visuelle.
- La forme clinique d’occlusion de branche veineuse: Cette occlusion est souvent due à l’écrasement de la veine par une artère rigide et artérioscléreuse.
En quoi consiste le bilan initial et le suivi de la maladie ?
Le bilan et le suivi sont à réaliser dans un centre spécialisé adapté qui pourra prendre en charge l’imagerie, le traitement et vous recevoir en urgence le cas échéant.
La prise en charge de la maladie repose sur une équipe pluriprofessionnelle comprenant ophtalmologiste, orthoptiste, infirmière, secrétaire médicale et médecins traitants (médecin généraliste, cardiologue…).
L’examen initial comprend une évaluation de l’acuité visuelle sur une échelle normative (ETDRS) et un examen de la macula par rétinophotos et fond d’œil.
D’autres examens complètent le diagnostic et le bilan :
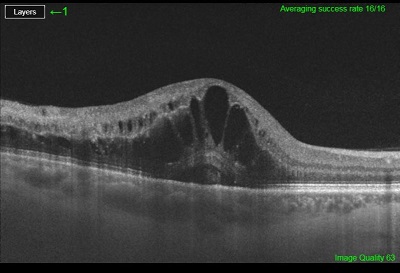
- Une tomographie rétinienne en cohérence optique (OCT) , clichés en autofluorescence, éventuellement complétée d’une OCT-A (angiographie sans injection) pour permettre de quantifier l’œdème et le suivi évolutif.
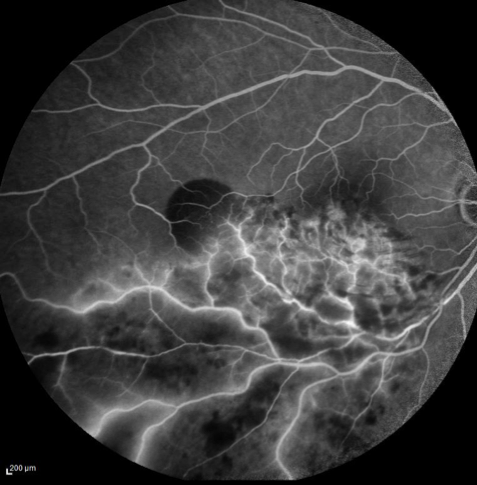
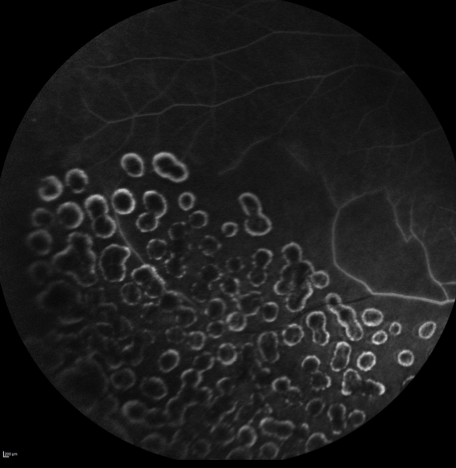
- Une angiographie à la fluorescéine qui permet de faire un état des lieux de l’état vasculaire de la rétine (retard au remplissage, dilatation et tortuosité des veines) de visualiser les zones d’ischémie périphériques et/ou maculaires et l’œdème maculaire, de guider un traitement au laser et d’éliminer d’autres pathologies rétiniennes.
Dans la plupart des cas, d’autres angiographies seront réalisées au cours du suivi afin de suivre l’évolution ou l’apparition de zones ischémiques et/ou de néovaisseaux.
Les complications de l’occlusion veineuse rétinienne
La complication redoutée et grave est le glaucome néovasculaire (GNV) : Les zones d’ischémies rétiniennes vont entraîner la formation de néovaisseaux très fragiles et qui va se développer au niveau rétinien, puis au niveau de l’angle irido-cornéen et de l’iris. La pression intra-oculaire monte et devient très élevée, dépasse parfois 50 ou 70 mmHg. Le GNVbpeut s’accompagner d’un œdème cornéen ou d’hémorragies massives dans le vitré ou dans la chambre antérieure (hyphéma).
Les autres complications proviennent des hémorragies du vitré qui peuvent entraîner un remaniement fibrovasculaire avec traction sur la rétine.
La fréquence des glaucomes associés nécessite aussi un contrôle régulier de la biomicroscopie (lampe à fente), de la tonométrie et de l’angiographie à la fluorescéine.
Quels sont les traitements de l’OVCR?
Toutes les pathologies vasculaires jouant un rôle dans la survenue de l’OVCR, (HTA, le diabète, l’artériosclérose, les troubles de la coagulation ou les hyperlipidémies), un bilan cardiovasculaire est réalisé chez un cardiologue qui réalisera les examens nécessaires (ECG, enregistrement de la TA sur 24h, echographie doppler des vaisseaux du cou…).
Le bilan biologique réalisé est très variable en fonction des circonstances de survenue, de l’âge du patient et de son état de santé (mesure de la formule numération sanguine, plaquettes, glycémie, créatinine, triglycéridémie et cholestérolémie +/-recherche d’un état inflammatoire (VS, fibrinogène, protéine C réactive) +/- étude de l’hémostase à la recherche d’une anomalie (TCA, TP, AT3…).
En fonction du bilan, un traitement des facteurs de risques peut être mis en place par le médecin généraliste ou le cardiologue (anti aggrégants plaquettaires, anticoagulants…)
• Lorsque les zones d’ischémie sont étendues, une photocoagulation au laser argon en une ou plusieurs séances à intervalles variables est réalisée en fonction de la gravité de la rétinopathie. Le laser de dernière génération mutispots micro pulse permet d’être plus rapide, efficace et moins douloureux. Ce traitement vise à détruire les zones ischémiques non vascularisées de la rétine périphérique pour éviter le développement de néovaisseaux qui pourraient évoluer vers un décollement de rétine ou une hémorragie intra oculaire.
• Lorsqu’il existe un œdème maculaire entrainant une baisse significative de la vision, il existe plusieurs options thérapeutiques :
- Le laser peut traiter un œdème maculaire localisé avec des impacts situés en dehors du centre de la macula. Ce traitement n’est utilisé seul que dans des cas bien précis et peut être associé aux injections intravitréennes.
- Les injections intravitréenes permettent de diminuer l’oedeme maculaire. On utilise les médicaments anti-angiogéniques, ou « anti-VEGF » (ranibizumab, bevacizumab, aflibercet) et les corticoïdes (dexamethasone).
- Plusieurs injections sont souvent nécessaires selon un rythme défini par l’ophtalmologiste.
Des contrôles ophtalmologiques rapprochés sont souvent nécessaires les premiers mois du traitement puis ils sont programmés en fonction de l’évolution de la maladie. - La chirurgie avec vitrectomie postérieure est indiquée en cas d’hémorragie intra vitréenne ou le décollement de rétine

